抗菌消炎药物(抗菌药的注意事项)
1.抗菌药的注意事项
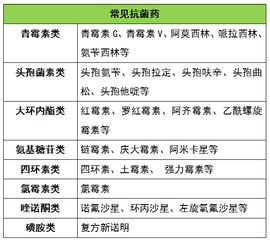
肝功能减退者用药:可使用氨基糖苷类和头孢菌素类药物,避免使用大环内酯类、氯霉素类、四环素类、磺胺类药物,其他应减量慎用。
肾功能减退者用药:可使用或调整剂量使用大环内酯类、青霉素类、头孢菌素类、氯霉素类、克林霉素类等,应避免使用氨基糖苷类、四环素类、喹诺酮类等。妊娠哺乳期用药:原则上应权衡利弊后,使用抗生素的利大于其毒副作用时方可使用。较安全的有青霉素类、头抱菌素类和β-内酰胺类、大环内酯类、克林霉素类等。应避免使用氨基糖苷类、四环素类、大环内酯类、喹诺酮类、磺胺类等。
老人用药:老人因可能伴有肝、肾功能的减退,在使用抗菌药物时应根据实际情况慎用或减量使用。
儿童用药:可使用青霉素类、头孢菌素类、大环内酯类,慎用克林霉素类、氨基糖苷类等,应避免使用四环素类、喹诺酮类等。

2.抗生素的注意事项
对长期服用抗生素药物的人群,身体会产生一系列的不良反应;医学上对不良反应的定义:指合格药品在正常用法用量下出现的与用药目的无关的或意外的有害反应,包括:副作用、毒性反应、后遗反应、过敏反应、致畸、致癌、致突变作用等。
抗生素的毒性反应临床较多见,如及时停药可缓解和恢复,但亦可造成严重后果,主要有以下几方面: ☆神经系统毒性反应 抗生素中还有的氨基糖甙类损害第八对脑神经,引起耳鸣、眩晕、耳聋;大剂量青霉素g或半合成青霉素或引起神经肌肉阻滞,表现为呼吸抑制甚至呼吸骤停;氯霉素、环丝氨酸引起精神病反应等。 ☆造血系统毒性反应 氯霉素、氨苄青霉素、链霉素、新生霉素等有时可引起粒细胞缺乏症;庆大霉素、卡那霉素、先锋霉素等可引起白细胞减少;头孢菌素类偶致红细胞、白细胞或血小板减少、嗜酸性细胞增加。
☆肝、肾毒性反应 妥布霉素偶可致转氨酶升高;多数头孢菌素类大剂量可致转氨酶、硷性磷酸脂酶ⅰ和ⅱ升高;多粘菌素类、氨基甙类及磺胺药可引起肾小管损害。 ☆胃肠道反应 服用抗生素药物后最先可能引起的就是胃部不适,如恶心、呕吐、上腹饱胀及食欲减退等。
特别是四环素类中尤以金霉素、强力霉素、二甲四环素显著;大环内脂类中以红霉素类最重,麦迪霉素、螺旋霉素较轻;四环素类和利福平偶可致胃溃疡。 ☆其它反应 抗生素可致菌群失调,引起维生素b族和k缺乏,也可引起二重感染,如伪膜性肠炎、急性出血肠炎、念珠菌感染等; 林可霉素和氯林可霉素引起的伪膜性肠炎最多见,其次是先锋霉素ⅳ和ⅴ; 急性出血性肠炎主要由半合成青霉素引起,以氨苄青霉素引起的机会最多; 长期大剂量服用新霉素和应用卡那霉素引起肠粘膜退行性变,导致吸收不良综合症,使婴儿腹泻和长期体重不增,应预以重视; 少数人用抗生素后引起肛门瘙痒及肛周糜烂,停药后症状可消失。
3.使用抗菌药物应注意哪些问题
早产儿的机体功能尚处于人体器官及生理功能发育的不成熟时期,随着日龄的增长,会慢慢达到“矫正月龄”而趋向成熟。在抗菌药物的使用中,既要避免血药浓度不足所致的无效治疗,尤其是早产儿败血症
也要避免药物过量引起的毒性反应,所以不是一件容易的事。
1.早产儿容易出现胃食管反流,口服用药往往疗效不好,所以对早产儿不宜采用口服给药。早产儿臀部的肌肉不发达、体温偏低、血液循环较差,局部吸收不足,吸收也会较慢,使药物难以进入血液,所以肌肉注射药物的作用也可能会受到影响。于是静脉给药成了最能保证早产儿有效血药浓度的用药途径,也是首选的给药途径。但早产儿静脉用药速度难以掌握,液体和药物输入较快,可加重不良反应;如果速度太慢,药物的作用又会发挥得较慢,因此,最好使用微量静脉注射器给药,以保证给药剂量的准确性。
2.早产儿血液中的胆红素较高,也常伴有血浆白蛋白浓度降低,这可以影响一些药物的血浓度和药物的作用,由于与血中白蛋白结合的药物减少,使血液中的游离型药物的浓度增加,容易引起药物的过量反应,这也是医护人员要注意的。
3.早产儿的血脑屏障发育不全,有些药物容易大量透过血脑屏障,使脑内药物浓度增加,容易引起药物的毒性作用,如对神经系统产生抑制作用的药物——氨基糖甙类抗生素就易引起第八对脑神经损伤。
4.早产儿肝内酶系统尚不成熟,氯霉素可导致循环呼吸衰竭(灰婴综合症);磺胺类药物可以诱发高铁血红蛋白血症,出现溶血现象。
5.早产儿肾脏尚未发育成熟,青霉素G、氨基甙类抗生素等药物主要是经肾排泄的,由于药物的排泄减慢,可引起药物毒性增加。因此,早产儿使用这类药物时,合理调节药物剂量、使用方法以及间隔时间非常重要,特别是对于休克或肾脏功能不全的早产儿,更应注意肾脏排泄缓慢而造成药物蓄积引起的中毒危险。
6.使用抗菌素类药物应采用新生儿或早产儿的剂量,没有这种剂量的药物尽量避免使用。
4.抗菌药的注意事项
肝功能减退者用药:可使用氨基糖苷类和头孢菌素类药物,避免使用大环内酯类、氯霉素类、四环素类、磺胺类药物,其他应减量慎用。
肾功能减退者用药:可使用或调整剂量使用大环内酯类、青霉素类、头孢菌素类、氯霉素类、克林霉素类等,应避免使用氨基糖苷类、四环素类、喹诺酮类等。妊娠哺乳期用药:原则上应权衡利弊后,使用抗生素的利大于其毒副作用时方可使用。较安全的有青霉素类、头抱菌素类和β-内酰胺类、大环内酯类、克林霉素类等。应避免使用氨基糖苷类、四环素类、大环内酯类、喹诺酮类、磺胺类等。
老人用药:老人因可能伴有肝、肾功能的减退,在使用抗菌药物时应根据实际情况慎用或减量使用。
儿童用药:可使用青霉素类、头孢菌素类、大环内酯类,慎用克林霉素类、氨基糖苷类等,应避免使用四环素类、喹诺酮类等。
5.使用抗菌药物应注意哪些问题
早产儿的机体功能尚处于人体器官及生理功能发育的不成熟时期,随着日龄的增长,会慢慢达到“矫正月龄”而趋向成熟。
在抗菌药物的使用中,既要避免血药浓度不足所致的无效治疗,尤其是早产儿败血症 ,也要避免药物过量引起的毒性反应,所以不是一件容易的事。 1.早产儿容易出现胃食管反流,口服用药往往疗效不好,所以对早产儿不宜采用口服给药。
早产儿臀部的肌肉不发达、体温偏低、血液循环较差,局部吸收不足,吸收也会较慢,使药物难以进入血液,所以肌肉注射药物的作用也可能会受到影响。于是静脉给药成了最能保证早产儿有效血药浓度的用药途径,也是首选的给药途径。
但早产儿静脉用药速度难以掌握,液体和药物输入较快,可加重不良反应;如果速度太慢,药物的作用又会发挥得较慢,因此,最好使用微量静脉注射器给药,以保证给药剂量的准确性。 2.早产儿血液中的胆红素较高,也常伴有血浆白蛋白浓度降低,这可以影响一些药物的血浓度和药物的作用,由于与血中白蛋白结合的药物减少,使血液中的游离型药物的浓度增加,容易引起药物的过量反应,这也是医护人员要注意的。
3.早产儿的血脑屏障发育不全,有些药物容易大量透过血脑屏障,使脑内药物浓度增加,容易引起药物的毒性作用,如对神经系统产生抑制作用的药物——氨基糖甙类抗生素就易引起第八对脑神经损伤。 4.早产儿肝内酶系统尚不成熟,氯霉素可导致循环呼吸衰竭(灰婴综合症);磺胺类药物可以诱发高铁血红蛋白血症,出现溶血现象。
5.早产儿肾脏尚未发育成熟,青霉素G、氨基甙类抗生素等药物主要是经肾排泄的,由于药物的排泄减慢,可引起药物毒性增加。因此,早产儿使用这类药物时,合理调节药物剂量、使用方法以及间隔时间非常重要,特别是对于休克或肾脏功能不全的早产儿,更应注意肾脏排泄缓慢而造成药物蓄积引起的中毒危险。
6.使用抗菌素类药物应采用新生儿或早产儿的剂量,没有这种剂量的药物尽量避免使用。
6.在使用抗菌药时有哪些注意事项
在临床使用的药品中,抗菌药的使用率是最高的,在使用抗菌药时应注意以下几点:1。
正确选择抗菌药物:没有一种抗菌药物能抑制或杀灭所有细菌,只有使用对引起感染的细菌敏感的抗菌药物才能有效。因此应根据患者的临床情况及有关化验结果选用。
2。选择适当的给药途径:治疗轻、中度感染时可口服给药,宜选用口服吸收完全、生物利用度高的制剂。
有些药物,如庆大霉素、多黏菌素等,口服后极少吸收入体内,故不能用口服法治疗全身性感染,但可用于敏感菌所致的肠道感染。严重感染则应采用静脉给药。
3。合理掌握剂量:抗菌药物的剂量一般可按体重或体表面积计算,可根据患者的生理、病理状态适当调整。
新生儿体内药物代谢的酶系统发育尚不完全,肾脏、肝脏对药物的代谢、排泄能力较低,药物半衰约较长,因此出生1个月内宜按日龄调整剂量。 肾功能减退时亦应根据功能受损情况调整剂量。
4。掌握疗程:抗菌药物的使用应掌握疗程。
如果急性感染在用药48〜72h后效果欠佳,可考虑调整用药,但不能过于频繁调换抗菌药物,否则不仅达不到治疗效果,还会使细菌产生耐药性,造成疾病的反复,延误治疗。长期使用抗菌药物有导致二重感染的可能,造成菌群失调,引起继发感染。
5。合理联用:由于抗菌药物抑制或杀灭细菌的原理各不相同,作库环节不同,毒性反应也不一样,合理联用可增加疗效、降低毒性。
但应避免任意联用抗菌药物。6。
合理配伍:部分抗菌药物有配伍禁忌,临床配药时应注意不同药物的要求,如 头孢曲松钠(罗氏芬)与钙剂有配伍禁忌,可产生结晶、沉淀。 7。
注意不良反应:在使用抗菌药物期间,要注意不良反应及过敏反应的发生,如有出 现可疑现象,如皮疹、荨麻疹等,要及时采取措施,或减量或停药或进行针对性的治疗。还应注意药物保存条件及时间。
相关推荐
声明:本网站尊重并保护知识产权,根据《信息网络传播权保护条例》,如果我们转载的作品侵犯了您的权利,请在一个月内通知我们,我们会及时删除。
蜀ICP备2020033479号-4 Copyright © 2016 学习鸟. 页面生成时间:3.092秒









